Schlafapnoe
Obstruktive Schlafapnoe
Ein obstruktives Schlafapnoesyndrom (OSAS) ist eine Erkrankung an der etwa 5% aller Männer und 3% der Frauen leiden. Dabei werden die Atemwege bei Erschlaffung der Muskulatur (Zunge und Gaumensegel) im Schlaf blockiert oder stark eingeengt. Diese nächtlichen Atemaussetzer führen dazu, dass die Sauerstoffkonzentration im Blut sinkt und der Körper in einen Alarmmodus gerät. Aufgrund der Atemaussetzer im Schlaf kommt es zu einer Weckreaktion (auch Arousal genannt) bei der Blutdruck und Puls ansteigen und sich die Muskulatur wieder anspannt. Der Körper bekommt kurzzeitig wieder mehr Luft. Diese Atemaussetzer im Schlaf bleiben von den Patienten meist unbemerkt. Sie verhindern aber die erholsame Tiefschlafphase und führen zu einer ausgeprägten Tagesmüdigkeit und weiteren gravierenden Störungen. Zusätzlich geht ein obstruktives Schlafapnoesyndrom oft mit lästigem Schnarchen einher. Von der obstruktiven Schlafapnoe muss die zentrale Schlafapnoe unterschieden werden, bei der es nicht zu einer Verlegung der Atemwege, sondern zu zentral im Gehirn gesteuerten Atemaussetzern mit gleicher oder ähnlicher Symptomatik jedoch vollkommen anderer Ursache kommt.
Ursachen
Ursächlich sein kann ein zu kleiner Ober- oder Unterkiefer, hinter denen das Gaumensegel oder die Zunge nicht genügend Platz finden. Auch Übergewicht, zu große Mandeln oder eine behinderte Nasenatmung können die Entstehung einer obstruktiven Apnoe begünstigen. Eine Sonderform nimmt hierbei das Obesitas Hypoventilationssyndrom (Pickwick Syndrom) ein, bei dem das Körpergewicht die Beweglichkeit der Lunge und des Zwerchfells so stark einschränkt, dass auch hier die Erholsamkeit des Nachtschlafs ausbleibt und es aufgrund der Tagesmüdigkeit zu anfallsartigen Schlafzuständen kommen kann.

Folgen
Die obstruktive Schlafapnoe hat nicht nur Auswirkungen auf die Tagesmüdigkeit, Fitness und Belastbarkeit der Patienten sondern erhöht auch das Risiko, an Bluthochdruck, Herzrhythmusstörungen und anderen Herz-, Kreislauferkrankungen zu erkranken. Damit steigt das Risiko, einen Herzinfarkt oder Schlaganfall zu erleiden um das Dreifache an. Zudem sind die Patienten verständlicherweise oft angespannt, leicht reizbar, leiden unter Abgeschlagenheit und sexuellen Funktionsstörungen. Die damit verbundene psychische Belastung kann auch zu Depressionen führen. Die Folgen der unbehandelten Schlafapnoe können daher gravierend sein. Sie verschlechtern nicht nur die Lebensqualität sondern verkürzen auch die Lebensdauer.
Diagnostik
Bei Verdacht auf eine Schlafapnoe sollte zunächst eine ambulante Polygraphie erfolgen. Mit einem kleinen Gerät können hierbei in der Nacht die Atmung, Körperlage, Herzfrequenz und Sauerstoffsättigung gemessen werden. Ist diese Untersuchung auffällig, kann die Schlafstörung in einem Schlaflabor (Polysomnographie) weiter untersucht werden. Dabei werden wichtige Parameter wie Blutdruck, Herzfrequenz, nächtliche Sauerstoffsättigung, Atemaussetzer sowie die Schlafstadien mittels EEG (Elektroenzephalographie / Hirnstrommessung) aufgezeichnet und die Befunde anschließend auf das Vorliegen einer schlafbezogenen Atemstörung ausgewertet.
Therapiemöglichkeiten
Neben der nächtlichen Überdrucktherapie (CPAP-Therapie – Abkürzung für englisch continuous positive airway pressure), bei der mit einem Atemgerät ein positiver Druck auf die Atemwege ausgeübt und damit das Verlegen der oberen Atemwege verhindert wird, kommen noch weitere Therapieoptionen bei der Behandlung der Schlafapnoe in Betracht. Verschiedene individuelle zahnärztliche Schienen (z.B. Protrusionsschiene) – die zur Nacht getragen werden – können das Zurückfallen der Zunge und somit eine Verlegung der Atemwege effektiv verhindern. Zudem sollte auf Nikotin, übermäßigen Alkoholkonsum und Schlafmittel verzichtet werden. Eine Gewichtsreduktion kann eine Schlafapnoe ebenfalls verbessern. Die einzige ursächliche Kausaltherapie stellt die Kieferverlagerung (bimaxilläres Advancement, rotational Advancement) dar.
„Nach der Operation hatte ich das Gefühl, als ob jemand ein Fenster in meinem Rachen aufgerissen hätte. Ich habe zum ersten Mal in meinem Leben richtig gut Luft bekommen. Seitdem kenne ich keine Müdigkeit mehr, bin viel fitter und sprühe nur so vor Energie. Ich bin ein ausgeglichener Mensch und schnarche nicht mehr.“
Konstantin M.
Das bimaxilläre Advancement stellt eine kausale Therapie der obstruktiven Schlafapnoe dar. Hierbei werden Ober- und Unterkiefer nach vorne verlagert, um im Rachenraum mehr Platz zu schaffen. Dies verbessert beziehungsweise heilt nicht nur die nächtlichen Atemaussetzer, sondern hat auch Auswirkungen auf das äußere Erscheinungsbild, die Position des Kinns, die Form der Nase, die Lachlinie (wieviel von den Zähnen und dem Zahnfleisch beim Lachen sichtbar ist) und dem Dental show (wieviel von den Zähnen und dem Zahnfleisch sichtbar ist). Die Analyse der Ursachen der Schlafapnoe, die Kieferstellung und das äußere Erscheinungsbild müssen daher gleichermaßen bei der Therapieplanung berücksichtigt und mit den Patienten besprochen werden. Die digitale Planung der Operation mit verschiedenen Simulationsmöglichkeiten ist dabei ein geeignetes Werkzeug, um nicht nur bezüglich der Funktion, sondern auch der Ästhetik optimale Behandlungsergebnisse zu erzielen. Mit verschiedenen Operationstechniken wie z.B. einer Kinnplastik können die Folgen der Kieferverlagerung auf das äußere Erscheinungsbild ausgeglichen werden, falls diese ästhetisch nicht sogar vorteilhaft und gewünscht sind. Die Kiefervorverlagerung stellt dabei aktuell in geeigneten Fällen die einzige ursächliche Kausaltherapie dar.
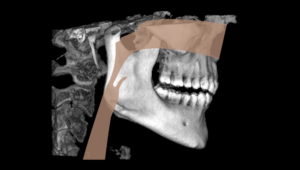
Luftwege vor der Operation
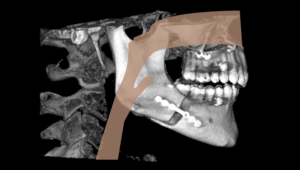
Luftwege nach der Operation
FAQ
- Einzige Kausaltherapie der obstruktiven Schlafapnoe, bei der die Ursache behoben und nicht nur die Symptome therapiert werden.
- Auch im wachen Zustand profitieren die Patienten von den freien Atemwegen.
- Die oft störende CPAP-Maske (Druckstellen, hohe Geräuschentwicklung) ist nicht mehr notwendig.
- Aufrechte Haltung.
(Um mit eingeengten Atemwegen tagsüber besser Luft zu bekommen neigen Patienten mit obstruktiver Schlafapnoe oft unterbewusst den Kopf nach hinten und strecken das Kinn nach vorne. Dadurch erweitern sich die Atemwege. Diese Fehlhaltung führt häufig auch zu Rückenschmerzen.) - Keine Maskenanpassungstermine mehr im Schlaflabor.
- Das kardiovaskuläre Risiko wird deutlich gesenkt.
In der Regel ist nach einer Kiefervorverlagerung eine zwei- bis dreitägige stationäre Überwachung notwendig. Anschließend ist nach ein bis zwei Wochen mit einem Rückgang der Schwellung zu rechnen. Die Patienten sind meist nach diesem Zeitraum wieder arbeitsfähig.
Die Ernährung sollte in der ersten Woche nach der Operation flüssig bis sehr weich erfolgen und kann anschließend langsam gesteigert werden. Nach in der Regel sechs Wochen kann wieder normal gegessen werden.
Zur Sicherung des Bisses (Oklussion) ist während der Operation in Narkose eine Fixierung des Bisses wie bei Kieferbrüchen notwendig. Nach der Operation ist diese jedoch nicht mehr notwendig. Normalerweise wird der Biss postoperativ mit elastischen Gummibändern für ein bis zwei Wochen ruhiggestellt. Dadurch lassen sich die postoperative Schwellung sowie Schmerzen minimieren. Eine Mundöffnung zum Sprechen und Essen oder Trinken ist weiterhin möglich.
Schmerzen und Schwellung sind individuell stark unterschiedlich. Mit guten Schmerzmedikamenten, abschwellenden Maßnahmen und Kühlung halten sich diese Beschwerden in der Regel in Grenzen. Insbesondere Schmerzen können mit geeigneten Medikamenten vollständig beseitigt werden.
Wie bei jeder Operation kann es zu Schmerzen, Schwellung oder einer Blutung kommen. Auch eine Wundinfektion und eine damit verbundene Wundheilungsstörung oder -verzögerung ist denkbar. Zu den spezifischen Risiken gehören Okklusionsstörungen (Bissfehlstellungen), eine Taubheit der Unterlippe und unerwünschte ästhetische Ergebnisse. Diese Risiken sind sehr selten und werden im Detail beim Aufklärungsgespräch mit unseren Patienten besprochen. Mittels standardisierter, minimalinvasiver Operationstechniken und unter Einhaltung strenger Hygienevorschriften können wir den Eingriff für unsere Patienten so sicher wie möglich gestalten.
Durch die Vorverlagerung von Ober- und Unterkiefer kommt es zu einem markanteren Aussehen unterschiedlichen Ausmaßes. Da bei vielen OSAS-Patienten der Unter- oder Oberkiefer zu klein sind, kann sich dies durchaus positiv auf das äußere Erscheinungsbild auswirken. Es ist möglich, diesen Veränderungen durch geeignete Techniken wie zum Beispiel einer Kinnplastik entgegenzuwirken. Auch weitere Veränderungen in Bezug auf die Lachlinie, das Dental show und die Nasenbreite können beeinflusst werden. Die postoperativen Veränderungen sind individuell unterschiedlich und werden im Einzelnen im Planungs- und Aufklärungsgespräch ausführlich besprochen und können präoperativ digital simuliert werden. Eine Vorverlagerung ohne jede Veränderung des äußeren Erscheinungsbildes ist jedoch nicht möglich.
Um eine Heilung oder Verbesserung der Atemaussetzer durch eine Operation zu erzielen ist es wichtig, die genaue Ursache der Schlafstörung zu kennen. Vor der Planung und Durchführung einer Kieferverlagerung erfolgt daher immer eine ausführliche Diagnostik. Liegen zusätzlich zur Einengung der Atemwege noch weitere Ursachen der Schlafstörung vor, kann es in diesen Fällen durch den Eingriff nicht zu einer vollständigen Heilung kommen.
Schnarchen hat verschiedene Ursachen. In den allermeisten Fällen bessert sich mit der Schlafstörung auch das Schnarchen deutlich. Ein vollständiges Verschwinden kann jedoch nicht immer garantiert werden.
Bei gutem Biss vor der Operation ist in der Regel keine kieferorthopädische Therapie notwendig. Sollte zusätzlich zur Schlafstörung ein Fehlbiss bestehen, kann es sinnvoll sein diesen im Rahmen der Therapieplanung mit einzubeziehen und eine kieferorthopädische Therapie vor oder nach der Operation durchzuführen. In seltenen Fällen kann bei postoperativen Okklusionsstörungen eine kieferorthopädische Therapie notwendig werden.
Das bimaxilläre (Rotation) Advancement ist aktuell (noch) nicht als abrechnungsfähige ärztliche Leistung zu Lasten der Krankenversicherungen festgelegt. Versicherungen sind jedoch zur Zahlung notwendiger Heilbehandlungen verpflichtet, insofern diese nach objektiven medizinischen Befunden und Erkenntnissen geeignet sind, die Krankheit zu lindern. Es handelt sich hierbei um Einzelfallentscheidungen, die bei der Krankenkasse beantragt werden können. Für eine detaillierte präoperative Auswertung der Atemwege (dreidimensionale Atemwegsanalyse) und eine detaillierte Planung der Therapie (digitale Operationsplanung) entstehen Kosten, welche von den gesetzlichen Krankenkassen in der Regel nicht übernommen werden. Die genauen Kosten besprechen wir gerne im Rahmen eines kostenlosen und unverbindlichen Beratungsgespräches.
- Bei leichter und mittelgradiger obstruktiver Schlafapnoe kann eine Schienentherapie zum Einsatz kommen. Diese Therapie kann auch in den meisten Fällen (wenn die Engstelle der Atemwege hinter der Zunge und nicht hinter dem Oberkiefer liegt) den Operationserfolg simulieren. Bei ausgeprägter Schlafapnoe ist eine Schienentherapie nur bei Maskenintoleranz indiziert. Eine Langzeitanwendung der Schienen muss jedoch im Einzelfall kritisch hinterfragt werden, da es zu Zahnfehlstellungen und einer Fehlbelastung der Kiefergelenke kommen kann.
- Eine gut untersuchte und meist wirksame Therapiemöglichkeit stellt die nächtliche Überdrucktherapie (CPAP-Therapie mit Maske) dar. Diese Therapie wird aktuell immer noch als Gold-Standard empfohlen, da sie am besten untersucht ist.
Unsere Leistungen
Hier finden Sie noch mehr Informationen über unser Behandlungsspektrum und die Schwerpunkte unserer Praxisklinik in Rosenheim. Gerne können Sie auch einen kostenlosen Beratungstermin vereinbaren.
 Deutsch
Deutsch

